隨著我國圍產醫學和新生兒學突飛猛進的發展,新生兒重症監護病房(neonatal intensive cRre unit,NICU)的普遍建立,早產兒、低體重兒的存活率明顯提高,曾在發達國家早期就已出現的早產兒視網膜病變(retinopathy of prematurity,ROP)在我國的發病有上升趨勢。ROP嚴重時可導致失明,是目前兒童盲的首位原因,對家庭和社會造成沉重負擔。
ROP的發生原因是多方面的,與早產、視網膜血管發育不成熟有關,用氧是搶救的重要措施,又是致病的常見危險因素。出生孕周和體重愈小,發生率愈高。2004年衛生部頒布了中華醫學會制定的《早產兒治療用氧和視網膜病變防治指南》,積極推動了我國早產兒救治和ROP防治的工作進程,但目前ROP的防治任務仍十分嚴峻。
ROP最早出現在矯正胎齡(出生孕周+出生後周數)32周,早期篩查和正確治療可以阻止病變的發展。為進一步解決這一嚴重影響早產兒生存質量的問題,做好ROP的防治工作,減少ROP致盲率,中華醫學會眼科學分會眼底病學組重新修訂中國早產兒視網膜病變篩查指南,供臨床應用。
疾病定義、分區和分期、專業術語
1.定義:ROP是發生在早產兒和低體重兒的眼部視網膜血管增生性疾病。
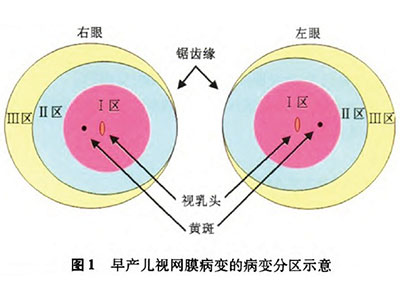
2.病變分區:按發生部位分為3個區(圖1):I區是以視乳頭中央為中心,視乳頭中央到黃斑中心凹距離的2倍為半徑畫圓;U區以視乳頭中央為中心,視乳頭中央到鼻側鋸齒緣為半徑畫圓,除去I區之後的環狀區域;Ⅱ區以外剩余的部位為Ⅲ區。早期病變越靠近後極部(I區),進展的風險性越大。
3.病變分期:病變按嚴重程度分為5期:
(1)1 期:約發生在矯正胎齡 34 周,在眼底視網膜颞側周邊有血管區與無血管區之間出現分界線;
(2)2 期:平均發生於矯正胎齡 35 周(32~40 周),眼底分界線隆起呈嵴樣改變;
(3)3 期:平均發生於矯正胎齡 36 周(32~43 周),眼底分界線的嵴樣病變上出現視網膜血管擴張增殖,伴隨纖維組織增殖;阈值前病變平均發生於矯正胎齡 36 周,阈值病變平均發生於矯正胎齡 37 周;
(4)4 期:由於纖維血管增殖發生牽拉性視網膜脫離,先起於周邊,逐漸向後極部發展;此期根據黃斑有無脫離又分為 A 和 B,4A 期無黃斑脫離,4B 期黃斑脫離;
(5)5 期:視網膜發生全脫離(大約在出生後10周)。病變晚期前虜變淺或消失,可繼發青光眼、角膜變性、眼球萎縮等。
吸氧副作用不可忽視
有關資料表明,早產兒吸氧並發視網膜病變的幾率為15%至30%,雖然並非完全因吸氧引起,但家長一定要警惕,避免高濃度、長時間吸氧。視網膜病變初期,患兒的外觀基本正常,不易被家長察覺,容易使人麻痺大意。早產兒視網膜病變的病程通常分為五期,在第一期、第二期時,病變有一部分可自愈;到第四期則很嚴重,雖然可進行手術治療,但效果較差。如果發展到第五期,則有極大的危險致終身失明。需要提醒家長的是,從三期到四期病情變化非常快,只有短短的數天,加上嬰兒的眼睛從外觀看來沒有異常,因此很容易錯過。一旦錯過最佳治療時機,嬰兒很可能失明,所以孩子一旦有視網膜病變跡象,要密切監測病程發展,以便及時治療。
預防早產兒視網膜病變
對早兒嚴格限制用氧,是唯一的有效預防措施,除非因發绀而有生命危險時,才可以給以40%濃度的氧,時間亦不宜太長。
此外,維生素已早期大劑量應用也可能有一定預防作用,及早發現,及時施行冷凝或激光光凝,有阻止病變進一步惡化的成功報導。另外,為了預防早產兒視網膜病變後繼發性青光眼的發生,活動期重症病例,必須經常予以散瞳,以免虹膜後粘連。
專家建議:對於出生體重在1500克以下或胎齡在28周以內的,出生後曾接受過長期吸氧的嬰兒,家長應在孩子出生4周內及時帶孩子到專業的眼科醫院進行檢查,以便早期發現,及時治療視網膜病變的問題。
精彩推薦 預防| 實驗數據對比:ipad和電視哪個更傷眼? 護理| 經常用電腦的人該怎麼護眼 飲食| 推薦幾款緩解眼疲勞的食物 醫藥| 中醫:眼睛干澀應調理肝髒 保健| 按摩承泣穴有兩個大用處 查看更多眼科資訊精彩內容